|
Наши публикации.
В этом разделе размещены материалы собственных научных статей, подготовленных к
печати или опубликованных в различных медицинских печатных изданиях. Некоторые
из статей написаны в соавторстве со специалистами других клиник и лечебных
учреждений. Раздел интересен скорее специалистам и наиболее любознательным
читателям.
|
Опубликовано:
IX
Всероссийский съезд дерматовенерологов. Тезисы научных
работ. -М, 2005, т. II, раздел
2.3.1., с.67. |
|
Некоторые
закономерности воспалительных изменений предстательной
железы при хронических уретрогенных простатитах.
Р.М. Адрахманов, Э.Р. Хакимов
Казанская Государственная
медицинская академия, мужская клиника "АРМ".
Цель работы: Изучить особенности воспалительных
изменений предстательной железы при хронических
уретрогенных простатитах в зависимости от вида
возбудителя инфекции, передающейся половым путем.
Материал и методы: обследовано 75 больных хроническим
простатитом, этиологическим фактором которых были
инфекции, передающиеся половым путем. Для этиологической
диагностики применяли традиционные методы лабораторной
диагностики, включая молекулярно-биологические методы.
Топический диагноз ставился по данным ТРУЗИ
(трансректальное ультразвуковое исследование).
Результаты: По локализации зон структурных изменений
предстательной железы выявлены следующие поражения
-
в
центральной зоне у 30 больных (40%)
-
в
периферической зоне у 18 больных (24,7%)
-
диффузные поражения у 10 (13,2%)
-
в
капсуле простаты у 5 (6,4%)
-
в
передней фиброзно-мышечной зоне у 1 (1,2%)
-
смешанные поражения у 11 (14,5%)
-
сочетание с поражением семенных пузырьков у 32
больных (42,6%)
Вывод: При уретрогенных хронических простатитах,
этиологией которых являются инфекции, передающиеся
половым путем, воспалительные структурные изменения
локализуются чаще в центральной, периуретральной зонах и
в значительной степени сочетаются с поражением семенных
пузырьков. |
Свернуть статью |
|
|
|
Опубликовано: 5-я
научно-практическая конференция "Терапия
социально-значимых заболеваний в дерматовенерологии.
Новые лекарственные препараты и средства в дерматологии
и косметологии." 28-29 сентября 2005г. г.
Москва. Сборник тезисов под ред. проф. В.А.Молочковой,
проф. Н.Н.Потекаева, часть II, с.
202-203.
|
|
О роли инструментальной
диагностики в лечении мочеполового трихомониаза.
Абдрахманов Р.М., Хакимов Э.Р.
Казанская Государственная
медицинская академия, клиника "АРМ".
Трихомонадные поражения мочеполовой системы по
своей значимости остаются одной из самых актуальных
проблем. Трудности диагностики трихомонадной инфекции у
мужчин обусловлены отчасти большим количеством
морфологически измененных форм, не позволяющих
однозначно идентифицировать их некоторыми традиционными
рутинными методами, отчасти анатомическим строением
мужской уретры. Наличие барьерной функции мембранозного
сфинктера при трихомонадном поражении задней уретры не
всегда позволяет "получить" возбудителя из передней
уретры и придаточных половых желез. Наши практические
наблюдения показывают, что процент ложно отрицательных
результатов при выявлении трихомонад остается достаточно
большим, что связано, вероятно, с погрешностями при
заборе материала. Возможный выход из данной ситуации
нам видится в визуальной топической диагностике
(например, при ирригационной уретроскопии) с
одновременным забором материала из очагов поражения и
верификацией возбудителя культуральными методами.
T.vaginalis
посредством большого гликопептида (200 кДа), названного
клеточным разъединяющим фактором (КРФ), разрыхляет
межклеточные связи и обуславливает развитие очага
воспаления в подслизистом слое. Именно этим можно
объяснить наличие трихомонадных инфильтратов в уретре у
мужчин, длительно (более 3 месяцев по нашим наблюдениям)
страдающих трихомониазом.
У одного из таких пациентов Г-ва, 1967 г.р., на момент
осмотра имелась картина обострения хронического
эпидидимоорхита справа, резистентного к обычной
антибиотикотерапии. При микроскопии мазка из уретры, а
также при проведении ПЦР диагностики соскоба из уретры
трихомонады обнаружены не были. Ирригационная
ретроградная уретроскопия выявила наличие трихомонадных
переходных инфильтратов семенного бугорка в виде "головы
лягушки". Взятие смывов из задней уретры с посевом их на
питательную среду СКДС подтвердило наличие трихомонад.
Проведенное в последующем лечение имидазолами в
сочетании с местными манипуляциями полностью санировало
очаги воспаления и купировало симптоматику. Рецидивов
заболевания в течение следующих 2-х лет не отмечалось.
Выводы. При безуспешности лечения традиционными
методами мочеполового трихомониаза показана топическая
диагностика путем проведения эндоскопических
исследований. В случаях воспалительно-инфильтративных
поражений уретры этиотропная и патогенетическая терапия
должны сочетаться с местным лечением (осторожный массаж
задней уретры на буже в сочетании с массажем простаты,
инстилляциями уретры растворами уроантисептиков). |
Свернуть статью |
|
|
|
Опубликовано: 5-я
научно-практическая конференция "Терапия
социально-значимых заболеваний в дерматовенерологии.
Новые лекарственные препараты и средства в дерматологии
и косметологии." 28-29 сентября 2005г. г.
Москва. Сборник тезисов под ред. проф. В.А.Молочковой,
проф. Н.Н.Потекаева, часть II, с.
201-202.
|
|
Некоторые особенности
патологии органов мошонки и семенных пузырьков у больных
хроническим уретрогенным простатитом.
Абдрахманов Р.М., Шайхутдинов
Р.Г., Крылов М.Н., Хакимов Э.Р.
Кафедра дерматовенерологии
КГМА, клиника "АРМ".
Цель исследования: изучение возможности сочетания
патологии семенных пузырьков, органов мошонки у больных
хроническим уретрогенным простатитом.
Материал и методы: 71 больной хроническим
уретрогенным простатитом, инфекционным фактором у
которых явились инфекции, передаваемые половым путем.
Трансректальное ультразвуковое исследование (ТРУЗИ) при
диагностике хронического простатита и везикулита
проводили на аппарате "Aloka-680"
эндоректальным датчиком с рабочей частотой 5 МГц.
Ультразвуковое исследование (УЗИ)
органов мошонки проводили с применением
транабдоминального датчика на этом же аппарате.
Результаты исследования: по данным комплексного
лабораторного исследования были выявлены: Chlamidia
trachomatis у 27(36,0%) пациентов, Trichomonas vaginalis
– у 10(14,0%), Ureaplasma
urealyticum – у 10(14,0%),
Neisseria gonorrhoeae – у 4(5,0%),
Mycoplasma hominis – у
3(4,0%), Gardnerella vaginalis
– у 3(4,0%), сочетанная инфекция – у 17(22,0%)
пациентов.
Патологические изменения на сканограммах оценивали по
степени эхогенности. Гипоэхогенные изменения
свидетельствовали о воспалительной инфильтрации или
зонах активного воспаления. Анэхогенные включения
различных размеров указывали на наличие кист. По
гиперэхогенным включениям различной интенсивности
определяли наличие рубцово-дистрофических изменений.
По данным ТРУЗИ признаки хронического везикулита были
диагностированы у 41(54,6%) больного. При этом на
сканограммах констатированы гиперэхогенные включения
различной интенсивности на стенках пузырьков у 37(90%)
человек, увеличение размеров семенных пузырьков у
4(10%).
При обследовании органов мошонки патологические
изменения сканированы у 57(76%) исследуемых. Из них на
сканограммах выявлены гиперэхогенные участки в придатках
яичка у 39(68%), гипоэхогенные зоны у 10(17%),
анэхогенные – у 8(15%) больных.
Вывод: отмечена высокая информативность
ультразвуковых методов исследования для оценки
состояния органов мошонки и добавочных половых желез.
|
Свернуть статью |
|
|
|
По
материалам одноименного доклада
на юбилейной
научно-практической конференции, посвященной 1000-летию
г. Казани "Актуальные проблемы дерматовенерологии"
27-29 октября 2005 г. |
|
Современное течение мочеполового
трихомониаза.
Абдрахманов Р.М.
Кафедра дерматовенерологии
КГМА
Известно, что в
человеческом организме паразитируют 3 вида
четырехжгутиковых трихомонад – влагалищная, кишечная и
ротовая.
Основным отличием каждой
трихомонады в естественных условиях является обитание в
строго определенном органе или ткани человека. Поэтому
наиболее надежным дифференцирующим определением
является органная принадлежность исследуемого материала.
Однако, необходимо
отметить, что в последнее время участились случаи
обнаружения в мочеполовой системе, как мужчин, так и
женщин не свойственной этой системе органов трихомонад.
Так, например, мы стали обнаруживать у мужчин, как
ротовые, так и кишечные трхомонады.
Это напрямую связано с
тем, что чаще стали практиковаться орогенитальные и
аногенитальные сексуальные контакты. Учитывая, что
ротовая и кишечная трихомонады не способны к инвазии
слизистой оболочки уретры, но способны некоторое время
сохранять жизнеспособность, необходимо назначать
повторное, примерно через 72 часа, исследование
материала пациента. В этот период терапия лекарственными
препаратами не проводится. Это позволяет избегать
неоправданного лечения.
 |
 |
 |
Для дифференциальной
диагностики видов трихомонад необходимо учитывать
следующие особенности:
1.
Размеры трихомонад ( урогенитальная – самая крупная)
2.
Форму ядра ( у урогенитальной овальное, у других
– округлое)
3.
Длину
ундулирующей мембраны ( у урогенитальной она доходит
только до середины тела, а у других заходит за ее
пределы и оканчивается свободным жгутиком). |

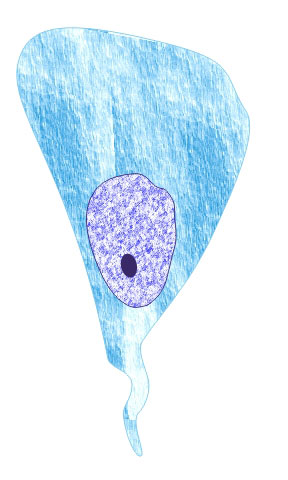
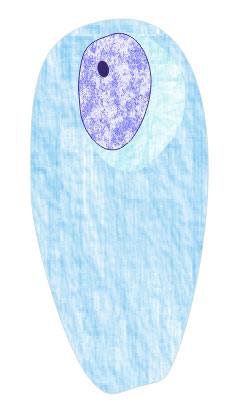
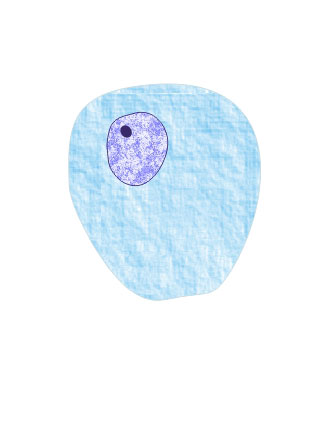
Несколько слов о самой урогенитальной трихомонаде. Здесь
представлена ее цветная фотография.
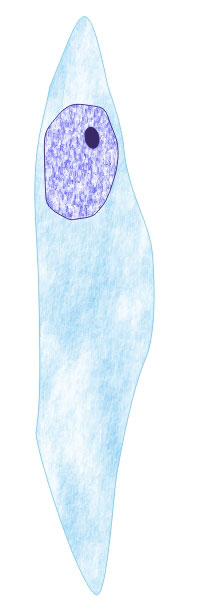 |
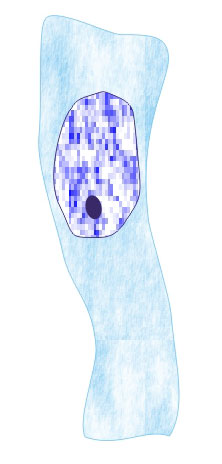 |
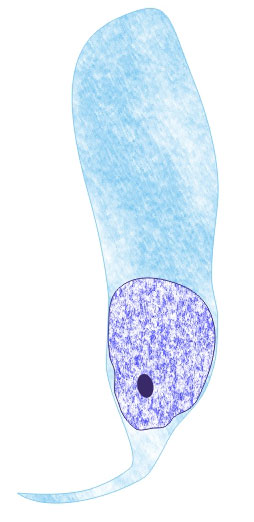 |
Но, в последнее
время стали определяться у больных атипичные
формы – в виде веретена – так называемые
веретенообразная, бисквитоформная или же
ланцетовидная формы.
|
|
веретенообразная форма |
бисквитоформная |
ланцетовидная форма |
|
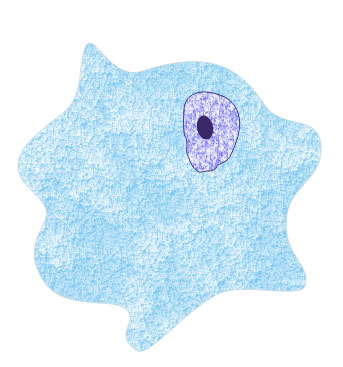
Здесь необходимо
подчеркнуть, что наличие таких форм часто
является причиной диагностических ошибок. К
диагностическим ошибкам может привести также
наличие у пациента как безъядерных, так и
многоядерных особей урогенитальных трихомонад.
|
 |
 |
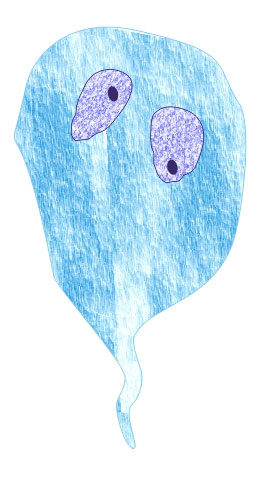 |
|
безъядерные формы |
многоядерная форма |
В настоящее время одним
из узких мест в диагностике урогенитального трихомониаза
является обследование очагов трихомонадной инвазии.
Вопрос о специфичности
воспаления, вызванного урогенитальной трихомонадой можно
считать открытым до сих пор.
Хотя некоторые
исследователи, в т.ч. Порудоминский и Ильин считают, что
патоморфологические изменения слизистой оболочки уретры,
вызванной трихомонадной инвазией, не отличаются от
изменений, наблюдаемых при других инфекциях, мы все же
отметить некоторые особенности:
 |
 |
1. Воспалительный процесс при
трихомонадном
уретрите протекает в более поверхностных тканях
слизистой оболочки. |
|
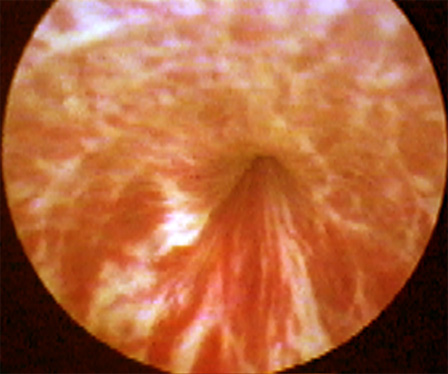
Нормальная анатомия бульбозно-мембранозного
отдела уретры |
Индурация складок слизистой (1) бульбозного
отдела, деформирующих центральную фигуру (2) |
|
2. Другой особенностью является то , что
трихомонадное воспаление слизистой оболочки
сопровождается, как правило,
образованием мягких инфильтратов.
Причем
обращает на себя внимание то, что мягкие
инфильтраты располагаются не диффузно, а очагово.
Поэтому они легко распознаются при уретроскопии.
На рисунке справа множественные мягкие
инфильтраты семенного бугорка в виде «головы
лягушки». |
 |
 |
|
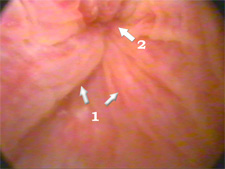
Нормальная анатомия семенного бугорка |
Мягкие инфильтраты семенного бугорка в виде "головы
лягушки" (обозначены стрелками) |
 |
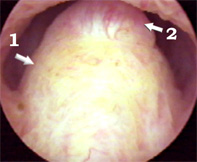 |
Здесь на рисунке
справа единичный мягкий инфильтрат в виде «шапочки».
|
|
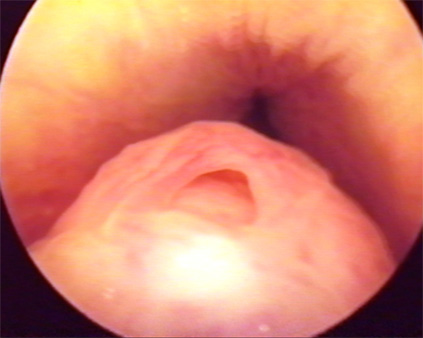
Нормальная анатомия семенного бугорка |
Переходный инфильтрат семенного бугорка в виде "шапочки"
(обозначен стрелкой 2, стрелка 1 - семенной
бугорок) |
|
|
3. Хотя у нас на сегодняшний день нет
необходимого числа наблюдений согласно
требованиям доказательной медицины мы отметили
корреляцию случаев крауроза ...
|
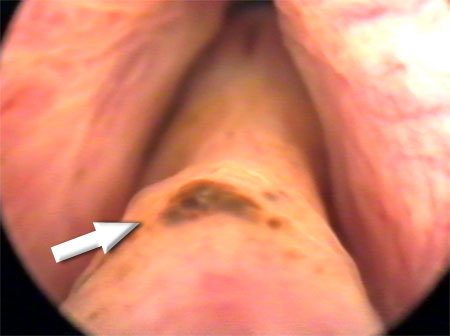
 |
 |
|
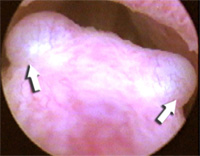
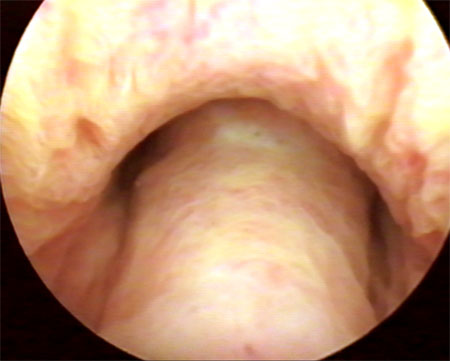
Нормальная анатомия субколликулярного отдела (семенной
бугорок расположен проксимальнее) |
Крауроз тканей (обозначено стрелкой) |
 |
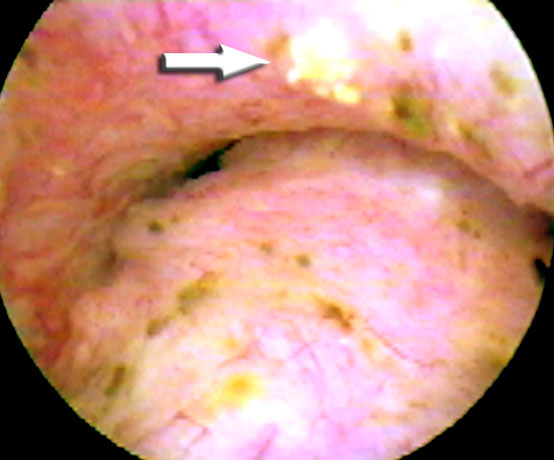 |
... и лейкоплакии слизистой оболочки уретры с
диагностированием у больных трихомонадной
инвазии. |
|
Нормальная анатомия семенного бугорка и
слизистой задней уретры |
Лейкоплакия слизистой задней уретры (обозначено
стрелкой) |
|
Свернуть статью |
|
|